Відносна екзокринна недостатність підшлункової залози, діагностика та лікування
Відносна екзокринна недостатність підшлункової залози, діагностика та лікування
Автор: Пахомова Інна Григорівна, доцент, кандидат медичних наук
Диференційований підхід до терапії захворювання
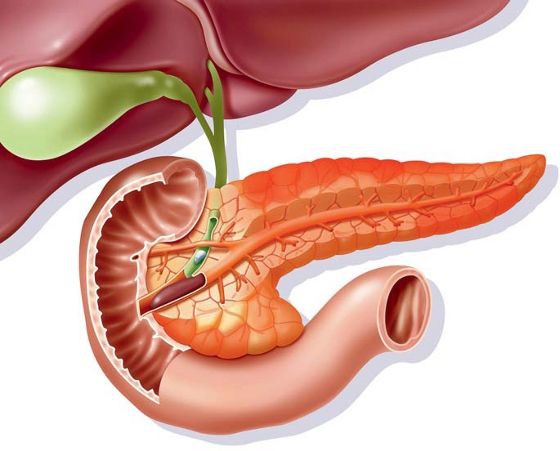
Для початку все-таки звернімося до визначення, що означає екзокринна панкреатична недостатність, або, як інакше ми її називаємо, зовнішньосекреторна недостатність підшлункової залози.
Екзокринна панкреатична недостатність (зовнішньосекреторна недостатність підшлункової залози):
- стан, при якому кількість секретованих ферментів недостатня для забезпечення та підтримки нормального травлення;
- зазвичай виникає при руйнуванні понад 90% активної паренхіми підшлункової залози.
По суті, ми бачимо порушення функції підшлункової залози, яка виражається якраз у зниженні продукції ферментів та/або бікарбонатів. Звичайно важливо розуміти, що даний стан виникає при руйнуванні більше 90% активної паренхіми.
Чому дуже важливо звернути на це увагу? Справа в тому, що останнім часом, як показує клінічна практика, часто стикаємося з фактами гіпердіагностики зовнішньосекреторної недостатності, а по суті це порушення необхідно діагностувати, довести і, звичайно, розібратись з відповідною терапевтичною практикою.
Секреція панкреатичних ферментів та їх активність по ходу тонкої кишки
Три фази секреції панкреатичних ферментів:
У 1-у фазу секреція панкреатичних ферментів (ПФ) у просвіт дванадцятипалої кишки (ДПК) швидко зростає і досягає свого максимуму протягом 30-60 хвилин.
У 2-у фазу темп секреції ПФ знижується і залишається стабільним протягом 2-3 годин.
Наприкінці періоду травлення, приблизно через 3-4 години після їди, секреція ФП повертається до свого вихідного рівня.
Зовнішньосекреторна недостатність підшлункової залози (ЗСНПЗ) виникає при недостатній кількості ПФ, що секретуються у просвіт ДПК у відповідь на прийом їжі.
Ліпаза є "лімітуючим" ферментом і тільки невелика її кількість досягає тонкої кишки в активній формі. В основі зниження активності ліпази лежить її протеоліз під впливом протеаз, і насамперед хімотрипсину.
Механізми розвитку зовнішньосекреторної недостатності підшлункової залози (ПЗ)
- Абсолютна панкреатична недостатність (органічний тип екзокринної недостатності підшлункової залози). Обумовлена зменшенням обсягу функціонуючої частини тіла підшлункової залози та зменшенням вироблення ферментів;
- Відносна панкреатична недостатність (функціональний тип).
Функціональний тип панкреатичної недостатності обумовлений такими факторами:
- падіння інтрадуоденального рівня pH нижче 5,5, що призводить до інактивації ферментів;
- моторні розлади 12-палої кишки та, внаслідок цього, порушення змішування ферментів із харчовим хімусом;
- надмірне бактеріальне зростання в тонкій кишці, що призводить до руйнування ферментів;
- дефіцит жовчі та ентерокінази - це порушує активацію ліпази та трипсиногену.
Причини екзокринної недостатності підшлункової залози
Первинна екзокринна недостатність
- Хронічний панкреатит;
- Муковісцидоз;
- Ліпоматоз підшлункової залози;
- Резекція підшлункової залози, її травма;
- Ізольована недостатність ліпази;
- Синдром Швахмана;
- Синдром Йохансона-Бліззарда;
- Агенея, гіпоплазія підшлункової залози;
- Рак підшлункової залози - заміщення паренхіми ПЗ пухлинними клітинами, локальне ураження ПЗ з рівітією блоку головної панкреатичної протоки;
Вторинна екзокринна недостатність
- Захворювання 12-палої кишки (зменшення секретинової та холецистокінінової стимуляції підшлункової залози), глютенова ентеропатія та ін;
- Гастринома, надмірне бактеріальне зростання в тонкій кишці (інактивація ферментів);
- Анастомоз по Більрот II, дуодено- та гастростаз, синдром подразненого кишечника (порушення перемішування їжі з ферментами підшлункової залози);
- Недостатність ентерокінази;
- Недостатність надходження білків із їжею;
- Жовчо-кам'яна хвороба, цироз печінки, біліарна обструкція, дисфункція жовчо-вивідних шляхів (дефіцит жовчних кислот, несинхронне надходження жовчі та панкреатичного соку до 12-палої кишки).
Причини порушення травлення
Порушення шлункового травлення
- Функціональна диспепсія;
- Гострий гастрит;
- Виразкова хвороба шлунка;
- Рак шлунку;
- резекція шлунка;
- Хронічний атрофічний гастрит та ін.
Порушення травної функції 12-палої кишки
- Виразкова хвороба 12-палої кишки;
- хронічний дуоденіт;
- Глютенова ентеропатія;
- Хвороба Крона;
- Резекція 12-палої кишки;
- Дискінрезія 12-палої кишки та ін.
Порушення травної функції підшлункової залози
- Первинний хронічний панкреатит;
- Зниження виділення холецистокініну та секретину;
- Дуоденостаз;
- Інактивація ентерокінази та ін.
Порушення травної функції жовчо-вивідних шляхів
- Гепатит;
- Холецистит;
- Жовчнокам'яна хвороба;
- Хронічний дуоденіт та ін.
Всі ці порушення травлення спричиняють такі ускладнення, як мальдігестія, мальабсорбція, трофологічна недостатність.
При розвитку екзокринної недостатності підшлункової залози, коли ми спостерігаємо дефіцит ферментів у 12-палій кишці, зокрема, ліпази, протеази, амілази, це призводить до накопичення неперетравлених нутрієнтів у просвіті тонкої кишки, і надалі ми спостерігаємо мікробну колонізацію тонкої кишки, або синдром надмірного бактеріального росту (СНБР, SIBO).
Але при екзокринній недостатності підшлункової залози нерідко з'являються болі, біль у животі, це може бути ліва половина живота, навколопупкова область і так далі, і такі больові відчуття обумовлені, переважно, порушенням моторики, посиленням пропульсії і посиленням больового синдрому, що теж дуже важливо враховувати.
Але, власне, дефіцит ферментів та всі відповідні патогенетичні ланцюги розвитку цих змін, звичайно, призводять до того, що у пацієнта розвивається осмотична, моторна та секреторна діарея.
Синдром надмірного бактеріального росту (СНБР) у тонкій кишці та зовнішньосекреторна недостатність підшлункової залози
СНБР, SIBO - це збільшення загальної кількості мікроорганізмів у тонкій кишці, зміна бактеріального спектру зі зсувом у бік грамнегативних та анаеробних штамів.
Це явище спричиняє такі негативні порушення як:
- Декон'югація жовчних кислот;
- Споживання нутрієнтів патогенною флорою;
- Руйнування ферментів;
- Вироблення токсинів, запалення.
Декон'югація жовчних кислот призводить до дефіциту жовчних кислот, порушення колоїдної рівноваги жовчі, біліарного сладжу, холелітіазу.
Споживання нутрієнтів та руйнування ферментів викликає мальабсорбцію та трофологічну недостатність.
Вироблені токсини і запалення, що виникають, призводять до пошкодження епітелію, атрофії епітелію, зниження холецистокініну і секретину.
А весь вказаний спектр негативних факторів тягне за собою хронічний панкреатит з екзокринною недостатністю.
Патогенетичні причини зовнішньосекреторної недостатності при гепатобіліарній патології
1) Розвиток дисфункції сфінктера Одді;
2) Пошкодження підшлункової залози при дуоденальній гіпертенії з порушенням жовчевідтоку, підвищення внутрішньопросвітнього тиску в протоках підшлункової залози на фоні каменеутворення та дисфункції сфінктера Одді;
3) Порушення емульгації жирів, порушення дії панкреатичної ліпази;
4) Порушення активування панкреатичних протеолітичних ферментів;
5) Інактивація ферментів патогенною мікрофлорою на тлі дуоденальної гіпертензії;
6) Порушення часу контакту їжі з кишковою стінкою (зміна перистальтики).
Зовнішньосекреторна недостатність підшлункової залози та синдром подразненого кишечника
Синдром подразненого кишечника характеризується порушенням транзиту кишечником, що може бути однією з причин порушення перетравлення та абсорбції жиру.
У той же час синдром подразненого кишечника може бути помилково діагностований при субклінічній зовнішньосекреторній недостатності підшлункової залози.
Клінічні прояви синдрому зовнішньосекреторної (екзокринної) недостатності підшлункової залози
- Здуття, бурчання в животі;
- Зміна частоти (почастішання стільця до 3-5 разів на добу) та консистенції стільця (нестійкий, проноси, закрепи), рясний (більше 200 г на добу), смердючий, з жирним блиском (виникає, коли секреція панкреатичної ліпази нижче 10% порівняно з нормою) та залишками неперетравленої їжі;
- Якщо є моторна дисфункція тонкої та товстої кишки з явищами гіпо- та атонії, гіперхлоргідрії, явища холестазу, то у таких пацієнтів нерідко спостерігається схильність до запори;
- Падіння ваги тіла у поєднанні зі зниженим чи нормальним апетитом;
- Розвиток ентеропанкреатичного синдрому.
Прояв больового абдомінального синдрому при зовнішньосекреторній недостатності підшлункової залози
- Біль внаслідок екзокринної недостатності обумовлений порушенням травлення в кишечнику та посиленням процесу бродіння та газоутворення (метеоризм, порушення тонусу та моторики кишечника, зміна кишкової мікробіоти);
- Виникає після їжі і посилюється зі збільшенням здуття живота;
- Характеризується завзятим та тривалим перебігом;
- Наголошується ефект при використанні комбінованої терапії (спазмолітичні, поліферментні препарати, піногасники, засоби нормалізації кишкової мікробіоти, інгібіторів протонної помпи).
Терапевтичні підходи до корекції зовнішньосекреторної недостатності підшлункової залози
- Основна мета - усунення синдрому мальдігестії/мальабсорбції та підтримання адекватного трофологічного статусу;
- Раціональна дієтотерапія;
- Утримання від алкоголю;
- Замісна терапія панкреатичними ферментами.
Дієтотерапія та модифікація способу життя
Консультація дієтолога для початкової оцінки адекватного харчування пацієнта та оптимізації споживання білків та енергетичних речовин, а також для надходження адекватної кількості вітамінів та мікроелементів;
Не рекомендується обмеження жирів. Для збереження активності ліпази під час проходження їжі тонкою кишкою потрібна присутність тригліцеридів. Встановлено, що у випадках, коли прийом ферментних препаратів поєднували з дієтою, збагаченою жирами, перетравлення та всмоктування жиру були більш активними, ніж при використанні дієти зі зниженим вмістом жиру. За рахунок жирів має забезпечуватись приблизно 30% калорійності їжі;
Часте дрібне харчування (до 6 порцій невеликого обсягу).
Застосування антисекреторних препаратів (ІПП)
У кислому середовищі може порушуватися вивільнення панкреатичних ферментів, укладених в ентеросолюбільну оболонку і, відповідно, погіршується їхня ефективність.
Пригнічення кислотності може сприяти поліпшенню абсорбції жирів завдяки створенню більш сприятливого середовища для ферментної активності у просвіті 12-палої кишки (наприклад, омепразол призводить до значного поліпшення перетравлення та абсорбції жирів у пацієнтів з муковісцидозом).
Особливості замісної ферментотерапії
Ефективність замісної ферментної терапії залежить від кількох факторів:
- вмісту ферментів;
- розміру частинок препарату;
- здатності ентеросолюбильної оболонки розчиняються в середовищі, оптимальному для дії ферментів;
- препарати травних ферментів слід приймати під час або відразу після їди.
Для лікування мальабсорбції рекомендується використовувати капсульований панкреатин у формі мікротаблеток або міні-мікросфер, покритих кишково-розчинною оболонкою.